新闻详情 News Details
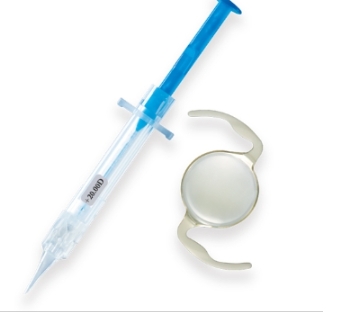
以下是尼德克预装式着色非球面后房人工晶状体SZ - 1的特点与使用步骤相关内容:
一、特点
光学性能方面
非球面设计
减少球差,提高视觉质量。与传统的球面人工晶状体相比,非球面设计能够更好地校正角膜和晶状体产生的球差,使患者术后的视觉对比度和清晰度更高,尤其是在夜间或低光照条件下,视觉效果改善明显。
着色功能
可能具有一定的防紫外线和蓝光功能。着色层能够过滤掉部分有害光线,减少光线对视网膜的潜在损害,保护眼睛的视觉细胞,有助于维持患者术后的长期眼部健康。
预装式设计优势
操作便捷性
预装式设计简化了手术操作流程。在手术过程中,医生无需进行人工晶状体的装载操作,减少了手术步骤,节省了手术时间,同时也降低了因装载过程可能带来的污染风险。
稳定性
预装式人工晶状体在包装内已经处于稳定的状态,其光学性能和物理性能在出厂时已经过严格检测。这有助于确保在植入眼内后能够保持良好的位置稳定性,准确地矫正患者的屈光不正。
生物相容性
具有良好的生物相容性,能够减少术后炎症反应。人工晶状体与眼内组织(如房水、虹膜、睫状体等)之间的相互作用良好,降低了患者术后发生炎症、排斥反应等并发症的概率,有利于术后的恢复。
二、使用步骤(一般情况,实际以医院规范为准)
术前准备
患者评估
对患者进行全面的眼部检查,包括视力、眼压、角膜曲率、眼轴长度、前房深度等参数的测量。这些数据对于选择合适度数的人工晶状体至关重要。同时,还要评估患者的眼部健康状况,如是否存在眼部炎症、青光眼、视网膜病变等,以确定患者是否适合植入该人工晶状体。
手术规划
根据患者的眼部检查结果,计算所需人工晶状体的度数。眼科医生会使用专业的计算公式,综合考虑患者的角膜屈光力、眼轴长度等因素,精确计算出能够矫正患者屈光不正的最佳人工晶状体度数。
患者准备
向患者详细解释手术过程、风险和预期效果,签署知情同意书。在手术前,还会对患者的眼部进行清洁和消毒处理,通常会使用抗生素眼药水滴眼,以预防术后感染。
手术操作
切口制作
在角膜边缘制作一个微小的切口,切口的大小通常根据人工晶状体的类型和手术设备的要求而定。对于尼德克SZ - 1预装式人工晶状体,切口大小一般在2 - 3mm左右。这个切口既要保证能够顺利植入人工晶状体,又要尽量减少对角膜结构和光学性能的影响。
前房穿刺与撕囊
进行前房穿刺,注入适量的粘弹剂以维持前房的深度和稳定性。然后进行撕囊操作,将晶状体前囊膜撕开一个圆形的开口,开口大小要能够容纳人工晶状体的光学部。撕囊的质量对于人工晶状体的稳定性和视觉效果有重要影响。
晶状体植入
将预装式着色非球面后房人工晶状体SZ - 1通过推注器插入到眼内。推注器会将人工晶状体缓慢地送入到后房,并准确地放置在囊袋内。在这个过程中,医生需要密切观察人工晶状体的位置和展开情况,确保其光学部位于囊袋中央,并且人工晶状体的襻能够正确地固定在囊袋边缘。
调整与检查
植入人工晶状体后,对人工晶状体的位置进行微调,确保其处于最佳的屈光状态。然后再次检查眼内情况,包括前房深度、人工晶状体位置、是否存在出血或损伤等情况。
术后处理
切口闭合
由于切口较小,一般不需要缝合,前房的粘弹剂会逐渐被吸收,切口会自然闭合。但在一些特殊情况下,如果切口存在渗漏等情况,可能需要进行简单的缝合处理。
术后用药
术后通常会给予患者抗生素眼药水和糖皮质激素眼药水滴眼,以预防感染和减轻炎症反应。用药的时间和剂量会根据患者的具体情况由医生确定。
术后随访
安排患者进行术后随访,一般在术后的第1天、第1周、第1个月等时间节点进行复查。随访内容包括视力检查、眼压测量、裂隙灯检查等,以观察人工晶状体的位置、患者的视力恢复情况以及是否存在并发症等。
内容来源于网络。
下一篇:没有了



